Cómo leer tu hemoglobina glucosilada (HbA1c) sin miedo
La métrica más importante para entender tu control glucémico — qué significa cada rango y qué hacer con el resultado.
La hemoglobina glucosilada — HbA1c o ‘A1c’ para los amigos — es la métrica que más usan los médicos para evaluar diabetes y prediabetes. No mide la glucosa de hoy, sino el promedio de los últimos 90 días aproximadamente. Por eso es la prueba reina para saber si tu tratamiento está funcionando.
Qué es exactamente la HbA1c
Cuando hay glucosa en sangre, una parte se ‘pega’ a la hemoglobina dentro de tus glóbulos rojos. Como esos glóbulos viven unos 120 días, medir cuánta hemoglobina está glucosilada nos da una foto retrospectiva del nivel medio de glucosa en ese tiempo.
El resultado se expresa en porcentaje. Un 5% significa que el 5% de tu hemoglobina viajó con glucosa pegada. Cuanto más alto, más glucosa estuvo circulando.
Rangos: normal, prediabetes y diabetes
| HbA1c | Categoría | Glucosa promedio aprox. |
|---|---|---|
| < 5.7 % | Normal | ≈ 117 mg/dL |
| 5.7 – 6.4 % | Prediabetes | 117 – 137 mg/dL |
| ≥ 6.5 % | Diabetes (con confirmación) | ≥ 140 mg/dL |
| 7.0 % | Objetivo común con diabetes | ≈ 154 mg/dL |
| 8.0 % | Control insuficiente | ≈ 183 mg/dL |
| 10.0 % | Riesgo alto, requiere ajuste | ≈ 240 mg/dL |
Cómo se traduce a glucosa promedio
La fórmula clásica es: Glucosa media estimada (mg/dL) = 28.7 × HbA1c − 46.7. No hace falta que la memorices: la idea es entender que cada punto porcentual equivale a unos 28–30 mg/dL más de glucosa promedio. Bajar de 8% a 7% no es un cambio cosmético — son casi 30 mg/dL menos cada día.
Qué puede falsear el resultado
La HbA1c es muy útil pero no infalible. Hay condiciones que pueden alterar la lectura:
- Anemia ferropénica: tiende a sobreestimar la HbA1c
- Insuficiencia renal crónica: puede subestimarla
- Embarazo (segundo y tercer trimestre): suele dar valores bajos
- Hemoglobinopatías (talasemia, drepanocitosis): resultado poco fiable
- Transfusión reciente: distorsiona el promedio de los 3 meses
Si tienes alguna de estas condiciones, tu médico puede pedir fructosamina o un monitoreo continuo de glucosa (CGM) en lugar — o además — de la HbA1c.
Cuál es tu objetivo real
El famoso ‘< 7 %’ es una guía general, no un dogma. Las guías de la ADA 2024 individualizan el objetivo según edad, expectativa de vida, riesgo de hipoglucemia y comorbilidades:
- Adulto joven, recién diagnosticado, sin complicaciones: objetivo más estricto, < 6.5 %
- Adulto promedio con diabetes tipo 2: < 7 %
- Adulto mayor, frágil, con riesgo de caídas: 7.5–8 % puede ser más seguro
Forzar una HbA1c muy baja en alguien con riesgo de hipoglucemia puede provocar más daño que beneficio. La conversación correcta no es ‘cuánto puedo bajar’, sino ‘cuál es el rango óptimo para mí’.
Qué baja realmente la HbA1c
El orden de impacto, en pacientes con diabetes tipo 2, suele ser este:
| Intervención | Impacto típico en HbA1c |
|---|---|
| Pérdida de 5–10 kg de peso | − 0.5 a 1.5 % |
| Metformina | − 1 a 1.5 % |
| GLP-1 (semaglutida, tirzepatida) | − 1 a 2 % |
| Insulina basal optimizada | − 1.5 a 2.5 % |
| 150 min/sem de actividad aeróbica | − 0.3 a 0.7 % |
| Sueño estable + manejo de estrés | − 0.2 a 0.5 % |

Preguntas frecuentes
¿Quieres saber qué aplica en tu caso?
Una valoración médica resuelve tu duda mejor que un artículo
Quiz gratis en 5 minutos. Si eres candidato, un médico te contacta el mismo día.
Iniciar mi valoraciónSigue leyendo

Wegovy, Ozempic y Mounjaro: cuál GLP-1 conviene más para bajar de peso en México
Comparamos semaglutida y tirzepatida desde el mecanismo de acción hasta los precios reales en farmacias mexicanas. Una guía clínica para tomar una decisión informada.
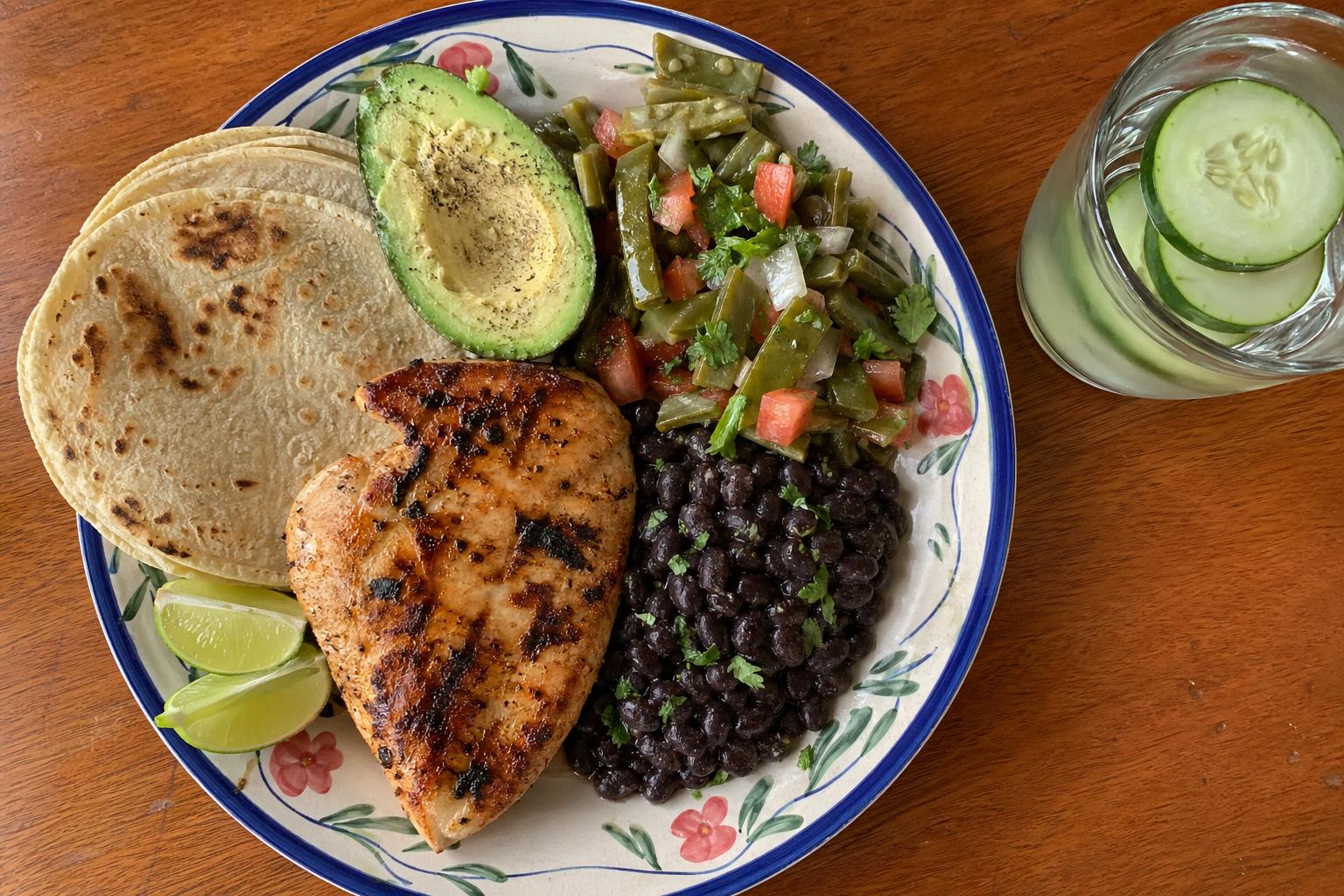
El plato mexicano que potencia tu tratamiento GLP-1
No tienes que renunciar a la cocina mexicana. Una guía práctica de cómo construir cada comida cuando estás en GLP-1, con porciones, ejemplos y los errores más comunes.

Las guías de la OMS y la AACE sobre tratamiento farmacológico de la obesidad
Una lectura clínica de las guías OMS 2024 y AACE 2025 sobre tratamiento farmacológico de obesidad: criterios para iniciar, escalar y suspender.